
بیماریهای تنفسی همواره یکی از دغدغههای اصلی سلامت عمومی در جوامع مختلف بودهاند. از بین این بیماریها، برخی از شرایط خاص میتوانند سلامت فرد را تهدید کرده و در صورت عدم درمان مناسب، به خطرات جدی منجر شوند. یکی از این بیماریها که در گروههای حساس میتواند بسیار خطرناک باشد، یک عفونت رایج اما پیچیده است که در اثر عوامل مختلفی بروز میکند و درمان آن نیازمند توجه ویژهای است.
در ادامه به بررسی عواملی خواهیم پرداخت که میتوانند بر سلامت تنفسی تأثیر بگذارند و روشهای مختلفی را بررسی خواهیم کرد که میتواند در مدیریت این شرایط حیاتی مؤثر باشد!
پنومونی یا التهاب ریوی چیست؟
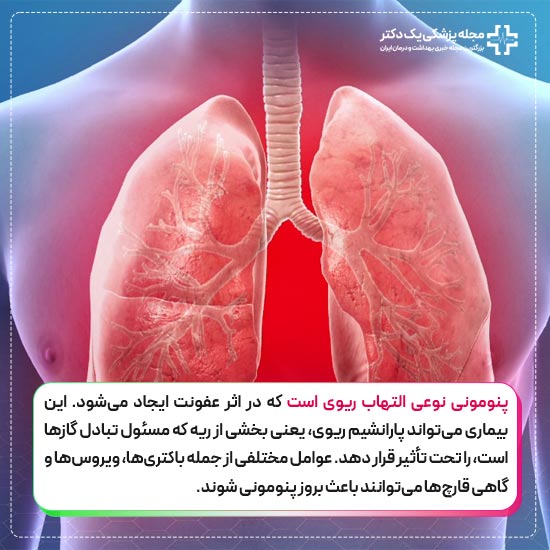
پنومونی نوعی التهاب ریوی است که در اثر عفونت ایجاد میشود. این بیماری میتواند پارانشیم ریوی، یعنی بخشی از ریه که مسئول تبادل گازها است، را تحت تأثیر قرار دهد. عوامل مختلفی از جمله باکتریها، ویروسها و گاهی قارچها میتوانند باعث بروز پنومونی شوند.
این بیماری بسته به عامل ایجادکننده، شدت و نحوه پیشرفت متفاوتی دارد. پنومونی باکتریایی، یکی از شایعترین و خطرناکترین انواع آن، میتواند منجر به عوارض جدی شود. از سوی دیگر، پنومونی ویروسی و آتیپیک نیز بهعنوان اشکال دیگر این بیماری شناخته میشوند.
تشخیص و درمان بهموقع پنومونی برای جلوگیری از عوارضی مانند نارسایی تنفسی اهمیت زیادی دارد. این بیماری بهویژه برای کودکان، سالمندان و افراد با سیستم ایمنی ضعیف میتواند بسیار خطرناک باشد.
انواع پنومونی: دستهبندی و تفاوتها
پنومونی بر اساس عامل ایجادکننده آن به انواع مختلفی تقسیم میشود که هر کدام ویژگیها و روشهای درمانی خاص خود را دارند. شناخت این انواع به تشخیص صحیح و درمان مؤثر کمک میکند:
پنومونی باکتریال (باکتریایی)
این نوع از پنومونی به دلیل عفونت با باکتریها ایجاد میشود و یکی از شایعترین انواع آن است. استرپتوکوک پنومونیه معمولترین باکتری ایجادکننده این بیماری است. علائم پنومونی باکتریایی معمولاً شامل تب بالا، لرز، سرفه با خلط و درد قفسه سینه است. درمان این نوع بیماری معمولاً با آنتیبیوتیکها انجام میشود.
پنومونی ویروسی
پنومونی ویروسی به دلیل عفونت با ویروسهایی مانند آنفولانزا، RSV (ویروس سینسیشیال تنفسی) یا کروناویروسها رخ میدهد. این نوع معمولاً با علائمی مانند تب ملایم، سرفه خشک و ضعف عمومی همراه است. درمان آن بیشتر حمایتی است و شامل استراحت، مصرف مایعات و داروهای کاهشدهنده علائم میشود.
پنومونی آتیپیک اولیه
این نوع از پنومونی به دلیل عفونت با باکتریهای غیرمعمول مانند مایکوپلاسما پنومونیه، کلامیدیا پنومونیه یا لجیونلا ایجاد میشود. علائم آن ممکن است خفیفتر و متفاوتتر از پنومونی باکتریایی باشد و معمولاً شامل تب پایین، سرفه خشک و ضعف مداوم است. برای درمان، آنتیبیوتیکهای خاص مورد نیاز است.
پنومونی قارچی
این نوع نادرتر است و در افراد با سیستم ایمنی ضعیف، مانند بیماران مبتلا به ایدز یا تحت درمان با داروهای سرکوبکننده ایمنی، دیده میشود. هیستوپلاسما و کریپتوکوکوس از قارچهایی هستند که میتوانند باعث این نوع پنومونی شوند. درمان معمولاً با داروهای ضد قارچ انجام میشود.
پنومونی کلامیدیا
این نوع پنومونی ناشی از عفونت با کلامیدیا پنومونیه است و بیشتر در کودکان و نوجوانان دیده میشود. علائم آن معمولاً خفیفتر از سایر انواع پنومونی است و ممکن است شامل تب ملایم، سردرد و سرفه مداوم باشد.
هر نوع پنومونی علائم و عوامل خاص خود را دارد که برای درمان مؤثر باید به درستی تشخیص داده شود. مشورت با پزشک و انجام آزمایشات مرتبط برای شناسایی نوع بیماری و شروع درمان مناسب ضروری است.

علائم و نشانههای پنومونی: چگونه آن را تشخیص دهیم؟
پنومونی میتواند با طیف گستردهای از علائم و نشانهها همراه باشد که شدت آنها به عامل ایجادکننده، وضعیت سلامت فرد و سن بیمار بستگی دارد. آگاهی از این علائم برای تشخیص زودهنگام و درمان مؤثر اهمیت زیادی دارد:
- تب و لرز: یکی از شایعترین علائم پنومونی، تب است که میتواند با لرز همراه باشد. در پنومونی باکتریال، تب معمولاً شدیدتر است، در حالی که در موارد ویروسی ممکن است خفیفتر باشد.
- سرفه (با یا بدون خلط): سرفه، علامت اصلی پنومونی است که میتواند همراه با خلط باشد. خلط ممکن است شفاف، زرد، سبز یا حتی خونی باشد. در پنومونی ویروسی، سرفه غالباً خشک است.
- درد قفسه سینه: بیماران ممکن است درد قفسه سینه را تجربه کنند که معمولاً هنگام تنفس عمیق یا سرفه تشدید میشود. این درد به دلیل التهاب در بافتهای ریه رخ میدهد.
- دشواری در تنفس: تنگی نفس یا تنفس سریع یکی دیگر از علائم رایج است، به ویژه در موارد شدید پنومونی. این نشانه بیشتر در افراد مسن و کودکان دیده میشود.
- خستگی و ضعف عمومی: افراد مبتلا به پنومونی معمولاً از خستگی شدید و ضعف شکایت دارند که میتواند فعالیتهای روزمره را مختل کند.
- درد عضلانی و سردرد: برخی بیماران ممکن است درد عضلانی، سردرد یا گلودرد را نیز تجربه کنند، که این علائم در پنومونی ویروسی شایعتر است.
- کبودی ناخنها و پوست: در موارد شدید، ممکن است کبودی ناخنها یا پوست به دلیل کمبود اکسیژن در بدن مشاهده شود.
- بیاشتهایی و کاهش وزن : بیماران ممکن است اشتهای خود را از دست بدهند و در نتیجه دچار کاهش وزن شوند.
- علائم در گروههای خاص : کودکان: تب بالا، تنفس سریع، بیقراری یا خوابآلودگی بیش از حد. سالمندان: ممکن است علائم معمول مانند تب نشان داده نشود، اما سردرگمی یا تغییر در سطح هوشیاری ممکن است رخ دهد.

راههای تشخیص دقیق پنومونی
تشخیص دقیق پنومونی برای شروع درمان مناسب و جلوگیری از عوارض جدی بسیار اهمیت دارد. این تشخیص بر اساس علائم بالینی، معاینه فیزیکی و آزمایشات تکمیلی انجام میشود. در ادامه، روشهای اصلی تشخیص پنومونی آورده شده است:
بررسی علائم بالینی
پزشک در ابتدا با پرسش درباره علائم بیمار مانند سرفه، تب، درد قفسه سینه، و دشواری در تنفس، اطلاعات اولیه را جمعآوری میکند. تاریخچه پزشکی بیمار، شامل بیماریهای قبلی و عوامل خطر، نیز بررسی میشود.
معاینه فیزیکی
پزشک با استفاده از گوشی پزشکی، صداهای غیرطبیعی مانند خشخش یا کاهش صدا در ریهها را بررسی میکند. این صداها ممکن است نشاندهنده تجمع مایعات یا التهاب در ریه باشند.
تصویربرداری ریه
رادیوگرافی قفسه سینه: این روش یکی از رایجترین و دقیقترین ابزارهای تشخیص است. رادیوگرافی میتواند وجود نواحی متراکم یا مایع در ریهها را نشان دهد.
سیتی اسکن (CT): در موارد پیچیدهتر یا زمانی که رادیوگرافی کافی نباشد، سیتی اسکن انجام میشود تا جزئیات بیشتری از بافت ریه مشخص شود.
آزمایشات خون
CBC (شمارش کامل خون): این آزمایش میتواند افزایش گلبولهای سفید (نشاندهنده عفونت باکتریایی) یا کاهش گلبولهای سفید (در عفونتهای شدید یا ویروسی) را نشان دهد.
CRP و ESR: این آزمایشها سطح التهاب در بدن را اندازهگیری میکنند و به تشخیص شدت بیماری کمک میکنند.
کشت خلط
در صورتی که بیمار خلط تولید میکند، نمونهگیری از خلط انجام میشود تا نوع عامل عفونی (باکتری، ویروس یا قارچ) مشخص شود. این روش به انتخاب آنتیبیوتیک مناسب کمک میکند.
تستهای ویروسی
در مواردی که احتمال پنومونی ویروسی وجود دارد، آزمایشات اختصاصی برای شناسایی ویروسهایی مانند آنفولانزا یا کروناویروس انجام میشود.
اکسیمتری (Oximetry)
این روش سطح اکسیژن خون را اندازهگیری میکند. در پنومونی شدید، سطح اکسیژن خون ممکن است کاهش یابد.
برونکوسکوپی (در موارد خاص)
در مواردی که علت پنومونی مشخص نباشد یا درمان مؤثر نباشد، پزشک ممکن است از برونکوسکوپی برای بررسی مستقیم راههای هوایی و نمونهبرداری استفاده کند.
تشخیص دقیق پنومونی نیازمند ترکیبی از مشاهده علائم بالینی و انجام آزمایشات پاراکلینیکی است. مراجعه به پزشک و انجام بررسیهای تخصصی بهموقع، کلید مدیریت صحیح این بیماری است.
علاج پنومونی: از مراقبتهای خانگی تا روشهای پزشکی
درمان پنومونی به نوع عامل ایجادکننده بیماری (باکتریایی، ویروسی یا قارچی)، شدت علائم و وضعیت سلامت کلی بیمار بستگی دارد. درمان مناسب نهتنها به بهبود سریعتر بیمار کمک میکند، بلکه از بروز عوارض جدی مانند نارسایی تنفسی نیز جلوگیری میکند. در ادامه، روشهای اصلی درمان پنومونی آورده شده است:
درمانهای دارویی
آنتیبیوتیکها: در موارد پنومونی باکتریایی، آنتیبیوتیکها بخش اصلی درمان هستند. نوع آنتیبیوتیک بر اساس عامل عفونی و وضعیت بیمار تجویز میشود.
داروهای ضد ویروسی: برای پنومونی ویروسی (مانند موارد ناشی از آنفولانزا یا کروناویروس)، داروهای ضد ویروسی ممکن است توسط پزشک توصیه شوند.
داروهای ضد قارچ: در موارد نادر پنومونی قارچی، درمان با داروهای ضد قارچ ضروری است.
مراقبتهای خانگی
استراحت کافی: بدن برای مبارزه با عفونت نیاز به انرژی دارد. استراحت کافی به تسریع روند بهبود کمک میکند.
مصرف مایعات: نوشیدن مقدار زیادی آب و مایعات گرم به کاهش خلط، پیشگیری از کمآبی و تسهیل تنفس کمک میکند.
پرهیز از سیگار: دخانیات میتواند روند بهبود را کند کرده و التهاب ریهها را تشدید کند.
درمان علائم
کنترل تب و درد: استفاده از داروهای کاهشدهنده تب و ضدالتهاب مانند استامینوفن یا ایبوپروفن به کاهش تب و درد کمک میکند.
داروهای ضد سرفه: در صورتی که سرفه شبانه باعث اختلال در خواب بیمار شود، داروهای ضد سرفه ممکن است توسط پزشک تجویز شود.
بستری در بیمارستان
بیماران مبتلا به پنومونی شدید یا دارای عوامل خطر (مانند افراد مسن، کودکان، یا بیماران با نقص ایمنی) ممکن است نیاز به بستری در بیمارستان داشته باشند. درمان در بیمارستان میتواند شامل موارد زیر باشد:
تزریق آنتیبیوتیکها یا مایعات وریدی
- اکسیژن درمانی: برای بهبود سطح اکسیژن خون.
- مراقبتهای ویژه: در مواردی که بیماری پیشرفته باشد.
واکسیناسیون برای پیشگیری
درمان پنومونی گاهی شامل اقدامات پیشگیرانه مانند تزریق واکسن پنوموکوک (PCV) یا آنفولانزا میشود تا از بازگشت بیماری یا بروز موارد جدید جلوگیری شود.
درمان پنومونی نیازمند تشخیص دقیق، استفاده از داروهای مناسب و پیروی از دستورالعملهای پزشکی است. مراقبتهای خانگی و استراحت کافی میتوانند تأثیر درمان را افزایش دهند. مراجعه به پزشک در مراحل اولیه بیماری و رعایت توصیههای او کلید بهبودی کامل و جلوگیری از عوارض خطرناک است.
پیشگیری از پنومونی: چگونه از بیماریهای ریوی محافظت کنیم؟
پنومونی، به عنوان یکی از بیماریهای جدی دستگاه تنفسی، میتواند با رعایت اصول بهداشتی و مراقبتی مناسب تا حد زیادی پیشگیری شود. اقدامات پیشگیرانه نهتنها خطر ابتلا به این بیماری را کاهش میدهد، بلکه به بهبود کلی سلامت ریهها و سیستم ایمنی کمک میکند. در ادامه، راههای مؤثر پیشگیری از پنومونی آورده شده است:
واکسیناسیون
واکسن پنوموکوک (PCV و PPSV): واکسنهای پنوموکوک برای کودکان، سالمندان و افراد دارای بیماریهای مزمن توصیه میشوند.
واکسن آنفولانزا: واکسن آنفولانزا به پیشگیری از عفونت ویروسی که میتواند منجر به پنومونی شود، کمک میکند.
واکسیناسیون سایر بیماریها: واکسنهایی مانند سرخک و آبلهمرغان نیز میتوانند از عفونتهایی که ممکن است به پنومونی منجر شوند، جلوگیری کنند.
رعایت بهداشت شخصی
شستشوی مرتب دستها: شستن دستها با آب و صابون یا استفاده از مواد ضدعفونیکننده، خطر انتقال میکروبها را کاهش میدهد.
پوشاندن دهان و بینی هنگام سرفه یا عطسه: استفاده از دستمال یا آرنج برای پوشاندن دهان و بینی به کاهش انتشار میکروبها کمک میکند.
تقویت سیستم ایمنی
تغذیه سالم: مصرف مواد غذایی غنی از ویتامینها (C و D)، مواد معدنی (روی و آهن) و پروتئینها، به تقویت سیستم ایمنی بدن کمک میکند.
فعالیت بدنی منظم: ورزش منظم گردش خون را بهبود میبخشد و توان سیستم ایمنی را افزایش میدهد.
خواب کافی: استراحت کافی به بدن فرصت میدهد تا با عفونتها مقابله کند.
اجتناب از عوامل خطر
سیگار نکشیدن: سیگار کشیدن به ریهها آسیب میزند و آنها را در برابر عفونتها آسیبپذیرتر میکند.
اجتناب از تماس با افراد بیمار: دوری از افرادی که علائم عفونتهای تنفسی دارند، خطر انتقال بیماری را کاهش میدهد.
مدیریت بیماریهای زمینهای
کنترل بیماریهای مزمن: مدیریت صحیح بیماریهایی مانند دیابت، آسم یا بیماریهای قلبی میتواند خطر ابتلا به پنومونی را کاهش دهد.
مراجعه به پزشک: در صورت داشتن علائم عفونت تنفسی، مراجعه به پزشک و دریافت درمان بهموقع از پیشرفت بیماری جلوگیری میکند.
پیشگیری از پنومونی نیازمند رعایت ترکیبی از واکسیناسیون، بهداشت شخصی، تقویت سیستم ایمنی و اجتناب از عوامل خطر است. با اقدامات پیشگیرانه مناسب، میتوان خطر ابتلا به این بیماری را به حداقل رساند و از سلامت ریهها محافظت کرد. توجه به این نکات بهویژه برای کودکان، سالمندان و افراد با بیماریهای مزمن اهمیت بیشتری دارد.

نتیجهگیری
پنومونی یکی از بیماریهای جدی دستگاه تنفسی است که میتواند به دلیل عوامل مختلفی مانند باکتریها، ویروسها یا قارچها ایجاد شود. تشخیص بهموقع و درمان مناسب این بیماری نقش کلیدی در جلوگیری از عوارض جدی آن دارد. با این حال، پیشگیری از پنومونی، با رعایت اصول بهداشتی، تقویت سیستم ایمنی و دریافت واکسنهای مرتبط، سادهتر و مؤثرتر از درمان آن است.
این بیماری بهویژه در کودکان، سالمندان و افراد با بیماریهای مزمن یا سیستم ایمنی ضعیف، تهدیدی جدی محسوب میشود. از این رو، آگاهی از علائم و عوامل خطر، و مراجعه سریع به پزشک در صورت مشاهده نشانههای مشکوک، اهمیت زیادی دارد.
در نهایت، سبک زندگی سالم، تغذیه مناسب و واکسیناسیون بهعنوان مؤثرترین روشهای پیشگیری، میتوانند نقشی مهم در کاهش شیوع و عوارض این بیماری داشته باشند. با توجه به این اقدامات، میتوان سلامت ریهها را حفظ کرد و از عوارض ناگوار پنومونی جلوگیری نمود. حفظ آگاهی و توجه به سلامت تنفسی، کلید اصلی مقابله با این بیماری است.






